Inicio de la páginaRevise sus síntomas
Generalidades
Todo el mundo ha tenido una lesión leve en un pie, dedo del pie o tobillo que les haya causado dolor o hinchazón. La mayor parte del tiempo, los movimientos del cuerpo no causan problemas. Pero algunas veces, los síntomas se producen debido al desgaste diario, el uso excesivo o una lesión.
Las lesiones en los pies, los dedos del pie o los tobillos ocurren con mayor frecuencia durante:
- Actividades deportivas o recreativas.
- Tareas relacionadas con el trabajo.
- Trabajos o proyectos en el hogar.
En los niños, la mayoría de las lesiones en los pies, los dedos del pie o los tobillos ocurren durante los deportes, juegos o caídas. El riesgo de lesiones es mayor en deportes con saltos, como el baloncesto. Y es mayor en los deportes con cambios rápidos de dirección, como el fútbol o el fútbol americano. Cualquier lesión ósea cerca de una articulación puede lesionar la placa de crecimiento (fisis) en un niño. Debe ser revisada.
Ciertos atletas, como bailarines, gimnastas y jugadores de fútbol o baloncesto, tienen un mayor riesgo de lesiones en los pies, los dedos del pie o los tobillos.
Los adultos mayores tienen un mayor riesgo de lesiones y fracturas. Eso se debe a que pierden masa muscular y fuerza ósea a medida que envejecen. También tienen más problemas con la visión y el equilibrio. Estos problemas aumentan el riesgo de lesiones.
La mayoría de las lesiones leves sanarán por sí solas. El tratamiento en el hogar suele ser todo lo que se necesita.
Lesión repentina (aguda)
Una lesión aguda puede ocurrir por un golpe directo, una lesión penetrante o una caída. También puede ocurrir si gira, sacude, fuerza o dobla una extremidad de manera anormal. El dolor puede ser repentino e intenso. Los moretones y la hinchazón pueden comenzar poco después de la lesión. Las lesiones agudas incluyen:
- Moretones (contusiones). Después de una lesión en el tobillo, los moretones pueden extenderse a los dedos de los pies por los efectos de la gravedad.
- Heridas por punción. Los objetos afilados como clavos, tachuelas, picahielos, cuchillos, dientes y agujas pueden causar heridas punzantes. Estas heridas aumentan el riesgo de infección porque son difíciles de limpiar. También proporcionan un lugar cálido y húmedo para que crezcan las bacterias.
- Lesiones en los ligamentos que sostienen las articulaciones.
- Lesiones en los tendones, como tendones rotos en el talón (tendón de Aquiles). Los niños de 8 a 14 años pueden tener una afección conocida como enfermedad de Sever. Provoca lesiones en el hueso en crecimiento donde se une el tendón de Aquiles. Esto suele ocurrir durante la actividad y se alivia con tratamiento en el hogar.
- Lesiones en las articulaciones (esguinces). Si un esguince no parece curarse, es posible que tenga una afección llamada osteocondritis disecante (OD). Provoca síntomas duraderos. En la OD, un trozo de hueso o cartílago (o ambos) dentro de una articulación pierde suministro de sangre y muere. Los síntomas incluyen dolor e hinchazón.
- Distensiones musculares. Los músculos del pie y del tobillo se pueden tensar. También pueden romperse.
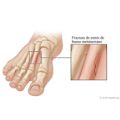
- Huesos rotos (fracturas), como un dedo del pie roto.
- Un hueso que se sale de su lugar (luxación).
- Una lesión por aplastamiento, que puede provocar síndrome compartimental.
Lesiones por uso excesivo
Las lesiones por uso excesivo ocurren cuando se ejerce demasiada presión en la articulación u otro tejido. A menudo sucede cuando una persona se excede haciendo una actividad o repite la misma actividad una y otra vez. Las lesiones por uso excesivo incluyen:
- Bursitis retrocalcánea, que es la inflamación de la bolsa. Provoca hinchazón y sensibilidad en la parte posterior del talón y el tobillo. El dolor generalmente empeora mientras usa zapatos y durante la actividad. El dolor mejora durante el reposo.
- Tendinitis o tendinosis del tendón de Aquiles (tendinopatía). Esta es la ruptura de los tejidos blandos en y alrededor del tendón de Aquiles, que conecta los músculos de la pantorrilla con el hueso del talón.
- Fractura por sobrecarga. Esta es una pequeña fisura en un hueso.
- Fascitis plantar. Esta es la inflamación de la fascia plantar, un ligamento ancho y plano en la parte inferior del pie. Este ligamento se extiende desde la parte delantera del talón hasta la base de los dedos. Ayuda a mantener el arco del pie.
- Metatarsalgia, que es dolor en la parte delantera (región metatarsiana) del pie.
Tratamiento
El tratamiento para una lesión en el pie, dedo del pie o tobillo puede incluir primeros auxilios (como usar un aparato ortopédico, una tablilla o un yeso), un zapato especial (dispositivo ortopédico), fisioterapia o medicamentos. En algunos casos es necesario operar. El tratamiento depende de:
- La ubicación y el tipo de lesión, así como su gravedad.
- Cuándo ocurrió la lesión.
- Su edad, estado de salud general y actividades (como su trabajo, deportes y pasatiempos).
Revise sus síntomas
La evaluación médica de los síntomas se basa en las partes del cuerpo que usted tiene.
- Si es transgénero o de género no binario, seleccione el sexo que coincida con las partes del cuerpo (como los ovarios, los testículos, la próstata, las mamas, el pene o la vagina) que tenga ahora en la zona donde tenga los síntomas.
- Si sus síntomas no están relacionados con esos órganos, puede elegir el sexo con el que se identifique.
- Si tiene algunos órganos de ambos sexos, es posible que tenga que utilizar esta herramienta de triaje dos veces (una vez como "hombre" y otra vez como "mujer"). Esto es para asegurarse de que la herramienta haga las preguntas adecuadas para usted.
Muchos factores pueden afectar la forma en que el cuerpo responde a un síntoma y qué tipo de atención podría necesitar. Estos incluyen:
- Su edad. Los bebés y los adultos mayores tienden a enfermarse con más rapidez.
- Su estado de salud general. Si tiene una afección como diabetes, VIH, cáncer o enfermedad cardíaca, es posible que deba prestar especial atención a determinados síntomas y buscar atención antes.
- Los medicamentos que toma. Ciertos medicamentos, como los medicamentos que previenen la formación de coágulos de sangre (anticoagulantes), medicamentos que inhiben el sistema inmunitario como los esteroides o la quimioterapia, remedios herbarios o suplementos pueden provocar síntomas o empeorarlos.
- Hechos relacionados con la salud recientes, como una cirugía o una lesión. Estos tipos de hechos pueden causar síntomas más adelante o agravarlos.
- Sus hábitos de salud y su estilo de vida, como los hábitos alimentarios y de ejercicio, el hábito de fumar, el consumo de alcohol o de drogas, los antecedentes sexuales y los viajes.
Pruebe el tratamiento en el hogar
Usted respondió todas las preguntas. En función de sus respuestas, es posible que pueda resolver este problema en el hogar.
- Pruebe el tratamiento en el hogar para aliviar los síntomas.
- Llame a su médico si los síntomas empeoran o si tiene alguna inquietud (por ejemplo, si los síntomas no mejoran como debería esperar). Es posible que necesite atención antes.
Dolor en adultos y niños mayores
- Dolor intenso (de 8 a 10): El dolor es tan fuerte que no puede soportarlo por más de algunas horas, no puede dormir y no puede hacer nada más excepto concentrarse en el dolor.
- Dolor moderado (de 5 a 7): El dolor es lo suficientemente intenso como para perturbar sus actividades normales y el sueño, pero lo puede tolerar durante horas o días. Moderado también puede significar dolor que aparece y desaparece incluso si es intenso cuando está presente.
- Dolor leve (de 1 a 4): Usted nota el dolor, pero no es lo suficientemente intenso como para perturbarle el sueño o las actividades.
Un traumatismo importante es cualquier episodio que pueda causar una lesión muy grave, como:
- Una caída desde más de 10 pies (3.1 m)[más de 5 pies (1.5 m) para niños menores de 2 años y adultos mayores de 65 años].
- Un choque en el que alguno de los vehículos involucrados fuera a una velocidad de más de 20 millas (32 km) por hora.
- Cualquier evento que cause sangrado intenso que no pueda controlar.
- Cualquier evento lo suficientemente fuerte como para producir una fractura grave en un hueso grande (como el hueso de un brazo o de una pierna).
Dolor en niños menores de 3 años
Puede ser difícil saber cuánto dolor siente un bebé o un niño pequeño.
- Dolor intenso (de 8 a 10): El dolor es tan fuerte que el bebé no puede dormir, no puede estar cómodo y llora constantemente sin importar lo que usted haga. Es posible que el bebé patee, cierre los puños o haga muecas.
- Dolor moderado (de 5 a 7): El bebé está muy molesto, se aferra mucho a usted y podría tener problemas para dormir, pero responde cuando usted intenta calmarlo.
- Dolor leve (de 1 a 4): El bebé está un poco molesto y se aferra un poco a usted, pero responde cuando usted intenta calmarlo.
Dolor en niños de 3 años y mayores
- Dolor intenso (de 8 a 10): El dolor es tan fuerte que el niño no puede soportarlo por más de algunas horas, no puede dormir y no puede hacer nada más excepto concentrarse en el dolor. Nadie puede tolerar un dolor intenso durante más de algunas horas.
- Dolor moderado (de 5 a 7): El dolor es lo suficientemente fuerte como para perturbar las actividades normales y el sueño del niño, pero el niño puede tolerarlo durante horas o días.
- Dolor leve (de 1 a 4): El niño nota el dolor y podría quejarse de eso, pero no es lo suficientemente intenso como para perturbarle el sueño o las actividades.
El choque ("shock") es una afección potencialmente mortal que puede ocurrir rápidamente después de una enfermedad o lesión repentinas.
Los adultos y los niños mayores a menudo tienen varios síntomas de choque. Estos incluyen:
- Desmayo (pérdida del conocimiento).
- Sentirse muy mareados o aturdidos, como si fueran a desmayarse.
- Sentirse muy débiles o tener problemas para estar de pie.
- No sentirse alerta ni capaces de pensar claramente. Es posible que se sientan confusos, inquietos, temerosos o incapaces de responder preguntas.
El choque ("shock") es una afección potencialmente mortal que podría ocurrir rápidamente después de una enfermedad o lesión repentinas.
Los bebés y los niños pequeños a menudo tienen varios síntomas de choque. Estos incluyen:
- Desmayo (pérdida del conocimiento).
- Sentir mucho sueño o que resulte difícil despertarlos.
- No responder cuando los tocan o les hablan.
- Respirar mucho más rápido de lo habitual.
- Actuar confusos. Es posible que el niño no sepa dónde está.
Con sangrado intenso, cualquiera de estas afirmaciones puede ser verdadera:
- Sale sangre a chorros de la herida.
- El sangrado no se detiene ni se reduce al aplicar presión.
- La sangre empapa rápidamente una venda tras otra.
Con sangrado moderado, cualquiera de estas afirmaciones puede ser verdadera:
- El sangrado se reduce o se detiene al aplicar presión, pero comienza nuevamente si deja de presionar.
- La sangre puede empapar algunas vendas, pero no en forma rápida ni descontrolada.
Con sangrado leve, cualquiera de estas afirmaciones puede ser verdadera:
- El sangrado se detiene por sí solo o al aplicar presión.
- El sangrado se detiene o se reduce a supuración o goteo después de 15 minutos de aplicar presión. Es posible que exude o gotee por un máximo de 45 minutos.
Cuando un área se vuelve azulada, muy pálida o fría, puede significar que ha habido un cambio repentino en el riego sanguíneo del área. Esto puede ser grave.
Existen otros motivos para los cambios en el color y en la temperatura. Los moretones a menudo son azulados. Una extremidad podría ponerse azulada o pálida si la deja en una posición durante demasiado tiempo, pero regresa al color normal después de moverla. Lo que debe buscar es un cambio en el aspecto del área (se vuelve azulada o pálida) y en cómo se siente (se vuelve fría al tacto), y este cambio no desaparece.
Síntomas de infección pueden incluir:
- Aumento del dolor, la hinchazón, la temperatura o el enrojecimiento en la zona o a su alrededor.
- Vetas rojas que emanan de la zona.
- Pus que supura de la zona.
- Fiebre.
Determinadas afecciones de salud y medicamentos debilitan la capacidad del sistema inmunitario de combatir las infecciones y las enfermedades. Algunos ejemplos en los adultos son:
- Enfermedades como diabetes, cáncer, enfermedades cardíacas y VIH/SIDA.
- Problemas a largo plazo con el alcohol y las drogas.
- Medicamentos esteroides, que pueden usarse para tratar una variedad de afecciones.
- Quimioterapia y radioterapia para el cáncer.
- Otros medicamentos usados para tratar la enfermedad autoinmunitaria.
- Medicamentos que se hayan tomado después de un trasplante de órganos.
- No tener bazo.
Las bacterias del tétanos, que generalmente se encuentran en el barro y la tierra, normalmente entran en el cuerpo a través de una herida. Las heridas pueden incluir una mordedura, un corte, una perforación, una quemadura, un rasguño, picaduras de insecto o cualquier lesión que pueda causar heridas en la piel. El tétanos también puede aparecer con otras infecciones, como las dentales. Puede ocurrir durante una cirugía o durante el embarazo y el parto.
Una herida puede ser tan pequeña que quizá no note que la tiene. O una ampolla cutánea podría romperse y convertirse en una herida abierta. Si se produce algún retraso en la localización o limpieza de una herida, aumenta el riesgo de infección cutánea y la posibilidad de que el tétanos penetre en la herida. Una infección por tétanos puede comenzar entre 3 y 21 días después de que las bacterias entren en la herida. Tenga especial cuidado con las heridas en los dedos de manos y pies.
Es posible que muchas personas no sepan cuándo se pusieron la última vacuna antitetánica. Así que es una buena idea llamar al médico para ver si necesita una.
Asegúrese de estar al día en sus vacunas contra el tétanos. Se recomienda una vacuna antitetánica:
- Para una herida sucia que tenga cosas como tierra, saliva o heces, si no se ha vacunado contra el tétanos en los últimos 5 años.
- Para una herida limpia, si no se ha vacunado contra el tétanos en los últimos 10 años.
Obtenga atención médica hoy mismo
Según sus respuestas, es posible que necesite atención médica pronto. Es probable que el problema no mejore sin atención médica.
- Llame hoy mismo al médico o al proveedor de telesalud para hablar de los síntomas y coordinar la atención médica.
- Si no puede contactar con el médico o proveedor de telesalud o no tiene ninguno, obtenga atención médica hoy mismo.
- Si es de noche, esté atento a los síntomas y obtenga atención médica por la mañana.
- Si los síntomas empeoran, obtenga atención médica antes.
¿Cuáles son sus opciones de atención médica?
Hoy en día sus opciones sobre dónde recibir atención médica son mayores que nunca. Puede que ni siquiera tenga que salir de casa para recibir la atención que desea y necesita. Puede elegir en función de cuál sea su problema de salud y de lo que más le convenga.
- La telesalud es una videollamada con un proveedor de atención médica. Puede ser una forma cómoda de obtener asesoramiento o tratamiento médico. Algunas compañías de seguros proporcionan acceso a la telesalud que puede estar disponible las 24 horas del día. La telesalud para problemas menos graves puede costar menos y ser más rápida que las visitas clínicas en persona.
- La atención de urgencias leves y los consultorios de atención inmediata son opciones si no tiene médico, no puede o no quiere esperar para ver a su propio médico, o una visita de telesalud no puede tratar el problema.
- La atención virtual de su proveedor de atención médica primaria o de un servicio de telesalud puede prestarse a través de su teléfono inteligente, computadora o tableta.
Busque atención ahora
En función de sus respuestas, es posible que usted necesite recibir atención de inmediato. Es probable que el problema empeore si no recibe atención médica.
- Llame a su médico ahora para analizar los síntomas y para coordinar la atención.
- Si no puede comunicarse con su médico o no tiene uno, busque atención en la siguiente hora.
- No necesita llamar a una ambulancia, a menos que:
- No pueda viajar en forma segura conduciendo usted mismo o pidiéndole a alguien que le lleve.
- Esté en un área en la que haya mucho tránsito u otros problemas que podrían retrasarle.
Llame al 911 ahora
En función de sus respuestas, usted necesita atención de urgencia.
Llame ahora al 911 o a otros servicios de emergencia.
A veces, las personas no quieren llamar al 911. Podrían creer que sus síntomas no son graves o que simplemente pueden pedirle transporte a otra persona. O podría preocuparles el costo. Pero, en función de sus respuestas, la manera más rápida y segura de obtener la atención que necesita es llamar al 911 para solicitar transporte médico al hospital.
Llame al 911 ahora
En función de sus respuestas, usted necesita atención de urgencia.
Llame ahora al 911 o a otros servicios de emergencia.
Aplique presión directa y constante en la herida hasta que llegue la ayuda. Mantenga la zona elevada si puede.
A veces, las personas no quieren llamar al 911. Podrían creer que sus síntomas no son graves o que simplemente pueden pedirle transporte a otra persona. O podría preocuparles el costo. Pero, en función de sus respuestas, la manera más rápida y segura de obtener la atención que necesita es llamar al 911 para solicitar transporte médico al hospital.
Programe una cita
En función de sus respuestas, es posible que el problema no mejore si no recibe atención médica.
- Programe una cita para consultar a su médico en las próximas 1 a 2 semanas.
- Si corresponde, pruebe el tratamiento en el hogar mientras espera la cita.
- Si los síntomas empeoran o si tiene alguna inquietud, llame a su médico. Es posible que necesite atención antes.
Cuidado personal
Primeros auxilios para un posible hueso roto
La mayoría de las lesiones leves del pie, dedos del pie o tobillo sanarán por sí solas. El tratamiento en el hogar suele ser todo lo que se necesita. Pero si cree que podría tener una lesión más grave, utilice los primeros auxilios hasta que un médico pueda verlo.
- Limpie una herida superficial tan pronto como pueda. Esto ayudará a prevenir infecciones, formación de tejido cicatricial y "tatuajes" en la piel debido a la suciedad que queda en la herida.
- Si un hueso sobresale de la piel, no intente empujarlo hacia adentro de la piel. Es mejor no tocar el hueso. Cubra la zona con una venda limpia.
- Detenga el sangrado con presión directa sobre la herida.
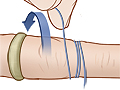
- Quítese todas las tobilleras o anillos de inmediato. Puede ser difícil quitarse las joyas después de que comience la hinchazón. Esto puede causar otros problemas graves después, como un nervio comprimido o una irrigación sanguínea restringida.
- Trate de liberar el dedo del pie o el pie atrapado si está atascado en un objeto, como una tubería, un juguete o un frasco. No trate de forzarlo, porque eso podría causar más hinchazón.
Cómo tratar un dedo del pie roto
Algunos dedos del pie rotos se pueden cuidar en casa. Trate de usar hielo, elevar el pie y descansar.
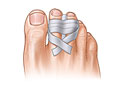
El tratamiento depende de qué dedo se haya roto, en qué parte del dedo esté la fractura y la gravedad de la fractura. Se necesita tratamiento médico con más frecuencia para un dedo gordo del pie roto que para el resto de los dedos. Si no tiene diabetes ni arteriopatía periférica, se le puede pegar el dedo del pie al dedo sano adyacente. Coloque un acolchado suave, como fieltro o espuma, entre los dedos de los pies antes de unirlos con cinta adhesiva. Esto ayuda a proteger la piel. Es posible que sea necesario pegar el dedo del pie lesionado a un dedo adyacente durante 2 a 4 semanas para que sane. Si el dedo del pie lesionado le duele más después de pegarlo a un dedo adyacente, quite la cinta adhesiva.
Tal vez se necesite otro tratamiento. Es posible que el médico le recomiende lo siguiente:
- Usar una tablilla o un yeso para mantener estable el dedo del pie y ayudarlo a sanar.
- Cirugía. Esta puede ser una opción para una fractura grave.
Una fractura no tratada puede causar dolor prolongado, movimiento limitado y deformidad.
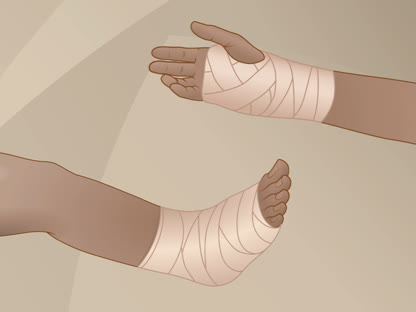
Cómo tratar una lesión leve en el pie o el tobillo
Pruebe los siguientes consejos para ayudar a aliviar el dolor, la hinchazón y la rigidez en los pies o los tobillos.
- Limpie una herida superficial tan pronto como pueda.
Esto ayudará a prevenir infecciones, formación de tejido cicatricial y "tatuajes" en la piel debido a la suciedad que queda en la herida.
- Examínese los pies todos los días.
Mírese los pies para ver si tiene zonas enrojecidas o ampollas.
- Quítese todas las joyas.
Quítese los anillos, las tobilleras y cualquier otra joya que tenga alrededor de la pierna o el tobillo. Será difícil quitarse las joyas después de que comience la hinchazón.
- Descanse.
Es importante descansar y proteger la zona lesionada o dolorida. Detenga, cambie o tómese un descanso de cualquier actividad que pudiera estar causándole dolor o molestias.
- Use hielo.
Aplíquese hielo o una compresa fría en la zona afectada por entre 10 y 20 minutos cada vez. Trate de hacerlo cada 1 o 2 horas durante los siguientes 3 días (cuando esté despierto).
- Vende la zona lesionada o dolorida.
La compresión, o envolver la zona con una venda elástica (como una venda Ace), ayudará a reducir la hinchazón. No ajuste el vendaje demasiado, ya que eso puede provocar más hinchazón debajo de la zona afectada. Afloje el vendaje si le aprieta demasiado. Las señales de que el vendaje está demasiado apretado incluyen entumecimiento, hormigueo, aumento del dolor, frialdad e hinchazón en la zona debajo del vendaje.
- Eleve la zona lesionada o dolorida.
Trate de mantener la zona al nivel del corazón o por encima de este para ayudar a reducir la hinchazón. Eleve la zona sobre almohadas mientras se aplica hielo y siempre que esté sentado o acostado.
- Evite más hinchazón.
Durante las primeras 48 horas después de la lesión, evite las cosas que puedan aumentar la hinchazón. Estas cosas incluyen duchas calientes, bañeras de hidromasajes, compresas calientes y bebidas que contengan alcohol.
- Aplíquese calor.
- Después de 2 o 3 días, puede intentar aplicar calor en la zona que le duele. Los tipos de terapia de calor incluyen paquetes para microondas y parches térmicos desechables.
- Aplíquese calor durante 10 a 20 minutos por vez.
- También podría probar a alternar entre frío y calor.
- Camine sobre el pie afectado.
Camine o cargue peso sobre el pie afectado siempre que no le duela.
- Frótese la zona.
Masajee o frote suavemente la zona para aliviar el dolor y estimular la circulación de la sangre. No masajee la zona lesionada si le causa dolor.
- Comience a hacer ejercicios.
Pregúntele al médico acerca de los ejercicios que utilizan el proceso MSA (ejercicio ligero). MSA significa movimiento, fuerza y ejercicios alternativos, por sus siglas en inglés.
- No fume ni consuma otros productos derivados del tabaco.
Fumar demora la sanación, debido a que reduce la irrigación sanguínea y retrasa la reparación del tejido.
Si necesita usar una venda durante más de 48 horas, es posible que tenga una lesión más grave que deba ser revisada por un médico.
Señales de posible maltrato
La mayoría de las lesiones no son causadas por maltrato. Pero los moretones a menudo son la primera señal de un posible maltrato. Se sospecha maltrato físico de un niño o adulto vulnerable cuando:
- Hay una lesión que no se puede explicar o que no coincide con la explicación.
- Ocurren lesiones reiteradamente.
- Hay cambios en las explicaciones de cómo ocurrió la lesión.
Tal vez pueda prevenir más lesiones si denuncia el maltrato. Busque ayuda si:
- Sospecha de maltrato infantil o maltrato de ancianos. Llame a la organización de protección de menores o adultos local, a la policía o a un profesional de la salud, como un médico, personal de enfermería o un consejero.
- Usted o alguien que conoce está sufriendo violencia en la pareja (IPV, por sus siglas en inglés).
- Tiene problemas para controlar su ira con un niño u otra persona bajo su cuidado.
Cuándo pedir ayuda durante el cuidado personal
Llame a un médico si cualquiera de lo siguiente ocurre mientras se cuida en el hogar:
- Hinchazón o dolor nuevos o peores.
- Nuevas señales de infección, como enrojecimiento, calor, pus o fiebre.
- Entumecimiento, hormigueo o piel fría y pálida nuevos o peores.
- Disminución del movimiento o la fuerza.
- Los síntomas ocurren con mayor frecuencia o son más graves.
Sepa más
Medicamentos de venta libre
- Acetaminofén
- Aspirina para el dolor, la fiebre y la inflamación
- Medicamentos antiinflamatorios no esteroideos (AINE)
- Quick Tips: Safely Giving Over-the-Counter Medicines to Children
Más cuidado personal
Mire
Cómo prepararse para su cita
Usted puede ayudar al médico a diagnosticar y tratar su afección preparándose para la cita.
Información relacionada
Créditos
Revisado: 24 julio, 2025
Autor: El personal de Ignite Healthwise, LLC
Comité de revisión clínica
Todo el material educativo de Ignite Healthwise, LLC es revisada por un equipo que incluye médicos, enfermeras, profesionales sanitarios avanzados, dietistas registrados y otros profesionales de atención médica.
Revisado: 24 julio, 2025
Autor: El personal de Ignite Healthwise, LLC
Comité de revisión clínica
Todo el material educativo de Ignite Healthwise, LLC es revisada por un equipo que incluye médicos, enfermeras, profesionales sanitarios avanzados, dietistas registrados y otros profesionales de atención médica.